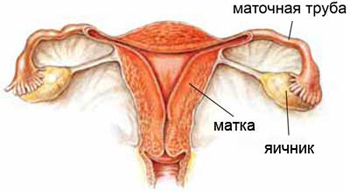
Одна из самых распространенных причин женского бесплодия – это непроходимость маточных труб. Этот важный парный орган служит соединительным каналом между яичниками и полостью матки, поэтому от его функционирования зависит возможность встречи сперматозоида и яйцеклетки, а значит, и наступления беременности. Маточные, или фаллопиевы, трубы находятся по обе стороны от матки, связывая ее с яичниками. Они имеют длину 10 сантиметров, ширина же по внешней поверхности почти не изменяется, тогда как внутренний канал от 0.1 миллиметра в месте входа трубы в матку расширяется до 1 сантиметра у яичника. Внутренняя поверхность канала покрыта микроскопическими ресничками, которые, двигаясь, обеспечивают перемещение яйцеклетки вдоль трубы. Назначение маточных труб – переправлять созревшую яйцеклетку в полость матки, где, в случае оплодотворения в самой трубе она прикрепляется к эндометрию. Непроходимость маточных труб означает невозможность для яйцеклетки пройти из яичника в матку, при которой оплодотворения не происходит, а через 24 часа после овуляции яйцеклетка погибает и растворяется. Непроходимость может быть органического типа (изменено строение труб, в канале имеются физические препятствия) и функционального типа (нарушена функция ресничек). Бывает она местная (когда непроходим один участок) и полная (вся труба не имеет просвета). Отдельным видом непроходимости является гидросальпинкс, при котором расширенная фаллопиева труба заполнена жидкостью, блокирующей движение яйцеклетки и сперматозоидов. Физическому здоровью женщины эта неприятность не угрожает, однако забеременеть существенно мешает. Самыми распространенными причинами […]
Лечение бесплодия
Примерно в половине случаев, когда пара долгое время не может завести ребенка, причиной этого является мужское бесплодие. Поэтому при невозможности зачатия обследование должны пройти оба партнера, ведь вероятность нарушений одинакова как со стороны женщины, так и мужчины, а возможно, проблемы имеются у обоих. В чем же причины мужского бесплодия? Как известно, сперматозоиды – мужские половые клетки, участвующие в зачатии, — производятся в яичках. Это парный орган, состоящий из канальцев, в которых и зарождаются сперматозоиды. Оттуда они переходят в придаток яичка, где заканчивается их созревание. Затем через семявыносящий канал сперматозоиды попадают в семенные пузырьки, где смешиваются с их секретом, и проходят сквозь предстательную железу, забирая с собой и ее секрет. Полученная смесь, содержащая питательные вещества и другие химические соединения, нужные для поддержания жизни сперматозоидов, и называется спермой. Пропускающие семя протоки открываются в мочеиспускательный канал, откуда и исторгаются при эякуляции. В большинстве случаев мужское бесплодие является секреторным, то есть заключается в плохом качестве спермы – малом количестве или отсутствии в ней живых сперматозоидов, в их неправильной форме или плохой подвижности. Естественно, что для успешного оплодотворения в сперме мужчины должно быть достаточное количество живых, здоровых и подвижных сперматозоидов. Для установления качества спермы проводится анализ – спермограмма, при котором образец спермы изучают под микроскопом. В том случае, […]
Такие расстройства фертильности, в основе которых лежат локализованные в шейке матки нарушения, называют шеечными, или цервикальными, факторами бесплодия. Эти факторы делят на два типа: дефекты в строении шейки матки и нарушения состава цервикальной слизи. Любые изменения шейки матки также могут привести к бесплодию. Шейка матки, или цервикальный канал, является проводником из влагалища в полость матки для сперматозоидов. Он выстлан эпителиальными клетками, выделяющими секрет (в разных отделах канала различного состава). Количество цервикального секрета контролируется гормонами яичников: ее образование – эстрогенами, а подавление – прогестероном. Под влиянием этих гормонов на протяжении цикла слизь меняет качества. Перед овуляцией ее количество увеличивается, она становится прозрачной и имеет щелочную реакцию. Помимо секрета в состав слизи входят также отмершие клетки эндометрия, лейкоциты, эндометриальная и трубная жидкость. От соотношения этих компонентов зависят такие параметры слизи, как вязкость и растяжимость. Густая и вязкая слизь препятствует продвижению сперматозоидов в полость матки, задерживая их в области шейки. В результате этого мужские половые клетки становятся нежизнеспособными еще до того, как успеют достигнуть яйцеклетки. Нарушения состава цервикальной слизи бывают при воспалительных заболеваниях шейки матки, гормональном дисбалансе. Для исследования количества, подвижности и времени жизни сперматозоидов в цервикальной слизи используется посткоитальный тест. Проводят его в период овуляции, когда среда наиболее благоприятна для мужских клеток. Через несколько часов после полового акта специальной пипеткой […]
Диагноз «бесплодие» ставится в том случае, когда беременность не наступает в течение 1 года регулярной половой жизни постоянных партнеров без предохранения. Бесплодие может быть как женским, так и мужским, а у того и другого возможно множество различных причин. Поэтому при невозможности забеременеть нужно обратиться к врачам-репродуктологам для выяснения этих причин, так как с течением времени преодолеть бесплодие становится все труднее. К тому же, диагностика может занять немало времени, а каждый год промедления может быть решающим, особенно после 30 лет. Причины женского бесплодия подразделяются на несколько групп: гормональные нарушения, гинекологические заболевания, органические или функциональны нарушения работы репродуктивных органов, инфекции, передающиеся половым путем, врожденные патологии матки и яичников. Гормональные нарушения являются сбоем в работе эндокринных желез: гипофиза, гипоталамуса, коры надпочечников вследствие стрессов, длительного приема оральных контрацептивов, наследственной предрасположеноости. Такие сбои могут привести к нарушениям овуляции и цикла (слишком короткий или длинный цикл, аменорея, отсутствие овуляции). Выявить нарушения овуляции можно с помощью УЗИ-мониторинга или тестов на овуляцию. Для лечения применяется гормональная терапия под постоянным контролем врача. Дисфункция яичников также вызвана сбоями в системе гипоталамус-гипофиз. Эти железы производят гормоны ФСГ и ЛГ, регулирующие работу яичников – созревание фолликула, выход яйцеклетки, развитие желтого тела. При дисфункции овуляция либо отсутствует, либо произведенные яичниками яйцеклетки нежизнеспособны. Бывают нерегулярные маточные кровотечения […]
Эндокринное бесплодие – это отсутствие возможности забеременеть из-за гормональных нарушений, ведущих к отсутствию овуляции или нежизнеспособности яйцеклеток. Это может быть вызвано сбоем в работе любой эндокринной железы: гипоталамуса или гипофиза, щитовидной железы, коры надпочечников или половых желез. Каждый третий случай бесплодия является именно эндокринным. Главным признаком эндокринного бесплодия являются нарушения овуляции – ее отсутствие или нерегулярность, а вызывается это дисфункцией яичников. Причины ановуляции могут крыться в гипоталамусе и гипофизе (как следствие черепно-мозговых травм и сопровождается гиперпролактинемией); щитовидной железе (при гипотиреозе часто наблюдается ановуляция и гиперпролактинемия); гиперандрогении (избытке мужских гормонов, производимых в яичниках или коре надпочечников); дефиците половых гормонов – эстрогенов и прогестерона; синдроме резистентных яичников (нечувствительности их к гормонам гипофиза); синдроме истощения яичников (климаксе). Тактика терапии зависит от первопричины нарушения функции яичников, поэтому так важна правильная диагностика. Нужно заметить, что диагноз «эндокринное бесплодие» женщине ставится только после того, как исключается бесплодие у ее партнера при помощи анализа спермы. При диагностике эндокринного бесплодия первоочередным предметом изучения является менструальный цикл женщины: регулярность, продолжительность выделений, их обильность и болезненность, наличие нарушений и сбоев, перенесенные гинекологические операции, исходы предыдущих беременностей (если они были). Также исследуются другие особенности – размеры влагалища и матки, состояние эндометрия, исключают поликистоз яичников. Оценивают уровень гормонов ФСГ, ЛГ, эстрадиола, пролактина, ТТГ, Т3, Т4, проводя анализ на 5-7 день от начала менструации, желательно в течение нескольких циклов. Различные гормональные пробы – […]
Симптомы климакса, проявившиеся досрочно (в 35-40 лет) и именуемые преждевременным климаксом, медицина рассматривает как синдром истощения яичников. При этом состоянии нормально работающие в течение долгого времени яичники вдруг прекращают функционировать без видимых причин. Синдром истощения нельзя назвать недостаточностью яичников, так как при недостаточности, по определению, можно подобрать эффективную терапию, при истощении же функция яичников не восстанавливается. Запас яйцеклеток в яичниках женщины формируется еще во время внутриутробного развития. В это время закладывается много миллионов фолликулов, 90% которых в дальнейшем не развиваются, и только 10% готовы к созреванию. С каждым годом жизни это количество уменьшается. Следовательно, число яйцеклеток в резерве организма напрямую зависит от возраста женщины. В какой-то момент запас истощается, и фолликулярный аппарат перестает работать. Это может случиться как в положенное время (к 50 годам), так и гораздо раньше, в зависимости от различных факторов. Причины синдрома истощения яичников достоверно не установлены; известен лишь ряд факторов, теоретически способных спровоцировать эту патологию. Прежде всего, это наследственная предрасположенность, часто сопровождающаяся небольшими размерами яичника, поздним менархе, аменореей. Это обусловлено некоторыми мутациями, передающимися от матери к дочери, и определяющими слабость фолликулярного аппарата. Могут повлиять на работу яичников перенесенные в детстве инфекционные болезни (краснуха, паротит, стрептококковая инфекция) и даже внутриутробные факторы (гестоз матери, лекарственное и химическое воздействие). Частые стрессы, перенапряжение, недостаточное […]
При невозможности забеременеть естественным путем многие пары прибегают к вспомогательным репродуктивным технологиям, самой эффективной из которых является экстракорпоральное оплодотворение, или ЭКО. Эта методика заключается в изъятии яйцеклетки из фолликула еще до овуляции, оплодотворении ее в пробирке и последующем возвращении в матку через некоторое время. Экстракорпоральное оплодотворение – очень сложная процедура, требующая соответствующей подготовки, квалифицированных специалистов и подходящего оборудования. Проведение оплодотворения вне тела женщины имеет смысл тогда, когда иным способом встреча яйцеклетки и сперматозоида невозможна. Чаще всего это непроходимость маточных труб, не подлежащая хирургической коррекции (в том числе полное их отсутствие). Также этот метод используют при иммунологическом бесплодии, когда сперматозоиды при попадании в цервикальный канал уничтожаются антиспермальными антителами. Еще одна область применения ЭКО – это исключение наследственных заболеваний, связанных с полом (когда нужно получить детей определенного пола). Для большей надежности процедуры ЭКО в матку одновременно подсаживают несколько эмбрионов. А для этого в овуляцию нужно получить несколько зрелых яйцеклеток. Достигается это путем гормональной стимуляции овуляции. Схема терапии и дозировки подбираются индивидуально; обычно этот процесс занимает 3 месяца. В течение этого времени состояние эндометрия и созревание фолликулов контролируется с помощью УЗИ. Как только нужное количество фолликулов созревает и готово лопнуть, проводится процедура извлечения из них яйцеклеток. Пункция яичника делается трансвагинально под внутривенным наркозом. Одновременно берется сперма у партнера. Предварительная обработка ооцитов заключается […]
В некоторых, довольно редких, случаях бесплодие обусловлено иммунологическими причинами. Сюда относятся несовместимость пары, при которой в организме женщины образуются антиспермальные антитела (АСАТ), уничтожающие сперматозоиды, и аутоиммунная реакция, когда антитела синтезируются в организме мужчины, попадая прямо в спермальную плазму и агглютинируя свои же половые клетки. Иммунологическое бесплодие относится к нарушениям работы репродуктивной системы. Причины этого явления точно не установлены, однако врачи выделяют некоторые факторы риска, предрасполагающие к таким нарушениям. Это хронические воспалительные процессы в мочеполовой системе, заболевания, передающиеся половым путем, эндометриоз, травмы и хирургические вмешательства, аномалии строения органов. Организм женщины может воспринять сперматозоиды как чужеродные клетки и дать иммунную реакцию, имеющую целью их убить. Антиспермальные антитела локализуются в цервикальном канале и шейке матки у женщин и эякуляте у мужчин, а также выявляются в крови у обоих полов. У мужчин аутоиммунное бесплодие чаще всего связано с перенесенной травмой яичек или орхитом. При повреждениях ткани яичек начинают вырабатываться антитела, а после выздоровления их выработка не прекращается, нарушая выработку сперматозоидов как в травмированном, так и в здоровом органе. При этом обычно нарушается также работа ткани, вырабатывающей тестостерон, так что патология сопровождается дефицитом этого гормона. Различают несколько классов антител, характеризующихся местом прикрепления к сперматозоиду. Так, прикрепляясь к хвосту сперматозоида, антитела нарушают его подвижность, препятствуя достижению им яйцеклетки, но не исключают возможности оплодотворения. […]