Когда речь заходит о воздействии наркотиков на беременность, мы обычно думаем о преждевременных родах и низком весе ребенка. Но есть и другие, менее известные последствия, которые могут повлиять на развитие малыша. Взглянем на несколько фактов, которые могут удивить. Аффективные расстройства: Ученые обнаружили, что употребление наркотиков во время беременности может увеличить вероятность развития у ребенка позднее в жизни аффективных расстройств, таких как депрессия и биполярное расстройство. Это связано с изменениями в химии мозга еще на стадии развития в утробе. Проблемы с учебой: Исследования показывают, что дети, чьи матери употребляли наркотики во время беременности, могут сталкиваться с проблемами в учебе. Это может быть связано с тем, что наркотики могут воздействовать на развитие мозга еще до рождения, что затрудняет обучение и социальную адаптацию в будущем. Риск преступного поведения: Некоторые исследования показывают, что дети, родившиеся от матерей, употреблявших наркотики во время беременности, имеют повышенный риск преступного поведения в будущем. Это может быть связано как с генетическими факторами, так и с окружающей средой, в которой ребенок воспитывается. Здоровье сердца: Некоторые наркотики, такие как кокаин, могут оказывать негативное воздействие на сердечное здоровье ребенка, что может привести к серьезным проблемам в будущем, таким как аритмии и другие сердечные заболевания. Поведенческие проблемы: Дети, чьи матери употребляли наркотики во […]
подготовка квартиры играет важную роль в обеспечении комфорта и безопасности для малыша. В этой статье мы рассмотрим, какую мебель купить, а также какие вещи поменять или убрать в квартире, чтобы создать идеальное пространство для вашего ребенка. 1. Необходимая мебель Кроватка: Одним из самых важных приобретений для будущих родителей является кроватка для ребенка. Выбирайте кроватку с надежными бортиками и регулируемой высотой дна, чтобы адаптировать ее под рост и развитие малыша. Комод или шкаф: Мебель для хранения одежды и принадлежностей малыша также необходима. Комод с пеленальным столиком может быть очень удобным решением, позволяющим хранить все необходимое в одном месте. Пеленальный столик: Этот элемент мебели облегчит вам процесс смены подгузников и ухода за малышом, предоставляя удобное место для проведения этих процедур. Кресло-качалка или качели: Уютное кресло-качалка или качели помогут вам успокоить малыша и обеспечить ему уютное место для отдыха и сна. Стульчик для кормления: Хороший стульчик для кормления поможет вам удобно кормить ребенка и способствует развитию его навыков самостоятельного приема пищи. 2. Подготовьте пространство Безопасность: Перед приходом малыша обязательно проверьте квартиру на наличие острых углов, розеток без защитных колпачков, опасных предметов, которые могут быть недоступными для ребенка. Организация: Подумайте о размещении мебели таким образом, чтобы она не создавала преград для свободного передвижения между […]
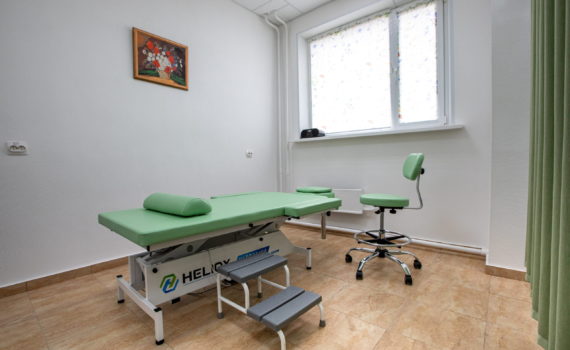
Забота о здоровье — это ключ к полноценной и счастливой жизни. В поисках оптимальных методов поддержания физического и эмоционального благополучия многие обращаются к различным услугам массажа и оздоровления. В этом контексте компания Энтузиаст предлагает широкий спектр профессиональных услуг, направленных на решение различных здоровотворных задач. От сердечно-сосудистых заболеваний до проблем опорно-двигательного аппарата, от нервных расстройств до нарушений обмена веществ — каждому клиенту предлагается индивидуальный подход и качественное обслуживание. Специалисты компании Энтузиаст владеют различными методиками массажа, начиная от классического ручного массажа и заканчивая инновационными процедурами, такими как сухой гидромассаж. Эти методики эффективно помогают в решении широкого спектра проблем, начиная от болей в суставах и мышцах до хронической усталости. Для любителей альтернативных методов здоровья доступны фитобочки кедровые и соляные комнаты. Ароматерапия и минеральные ванны помогают расслабиться, снять стресс и улучшить общее самочувствие. Прессотерапия и кислородные коктейли — это еще два важных направления, способствующих оздоровлению. Они помогают в борьбе с варикозом, отечностью и проблемами обмена веществ. Цены на услуги варьируются в зависимости от их продолжительности и интенсивности. Кроме того, компания Энтузиаст предлагает специальные тарифы для постоянных клиентов, что делает заботу о здоровье еще более доступной. Специалисты компании https://entuziastov75.ru обеспечивают профессиональный подход и индивидуальный уход за каждым клиентом. После посещения салона вы почувствуете себя освеженными […]
От того, как вы подберете одежду для своего малыша, зависит его комфорт и благополучие. В этой статье мы рассмотрим несколько ключевых моментов, которые помогут вам сделать правильный выбор и обеспечить максимальный комфорт вашему новорожденному. 1. Материалы: Мягкость и Дышащесть Первое, на что следует обратить внимание при выборе одежды для новорожденного, это материалы. Предпочтительными являются натуральные ткани, такие как хлопок или бамбук, которые мягкие к коже и обеспечивают хорошую воздухопроницаемость. Это особенно важно для нежной кожи младенца, которая более чувствительна к раздражителям. Избегайте синтетических материалов, таких как полиэстер, особенно на первых этапах жизни малыша, поскольку они могут вызвать раздражение и аллергические реакции. 2. Размер: Подгоняйте по Росту Правильный размер одежды — залог комфорта для вашего ребенка. Новорожденные растут очень быстро, поэтому при выборе одежды ориентируйтесь на рост вашего малыша, а не только на возраст. Одежда должна быть немного свободной, чтобы обеспечить свободное движение и предотвратить стеснение. Также учтите, что различные бренды могут иметь разные стандарты размеров, поэтому обязательно проверяйте размерные таблицы и примеряйте одежду перед покупкой, если это возможно. 3. Простота: Легкость Одевания и Раздевания Когда дело доходит до выбора одежды для новорожденного, простота — ваш лучший друг. Предпочитайте одежду с кнопками, застежками на липучках или молниями, которая облегчает процесс переодевания […]
Беременность — это время, когда женщина должна быть особенно бережной к своему здоровью и здоровью будущего малыша. Одним из наиболее важных аспектов заботы о себе и о ребенке является избегание употребления алкоголя. Для многих может показаться очевидным, что алкоголь и беременность несовместимы, однако множество женщин до сих пор сталкиваются с этим вопросом и возникает множество вопросов. В этой статье мы рассмотрим, как алкоголь влияет на развитие ребенка и почему его следует избегать во время беременности. Во-первых, важно понять, что алкоголь имеет прямое влияние на развитие плода. Когда женщина употребляет алкоголь во время беременности, этот токсический вещество проходит через плаценту к ребенку. В результате этого алкоголь может проникать в ткани и органы младенца, включая его мозг. Это может привести к серьезным осложнениям в развитии ребенка, таким как задержка в физическом и умственном развитии, а также врожденные дефекты. Исследования показывают, что употребление алкоголя во время беременности может привести к возникновению фетального алкогольного синдрома (ФАС). Это серьезное состояние, которое характеризуется набором физических и психологических аномалий у ребенка. Дети с ФАС могут иметь низкий вес при рождении, отставание в росте, аномалии в строении лица, проблемы с сердцем и другими органами, а также нарушения в поведении и когнитивных функциях. Кроме того, алкоголь может увеличить риск […]
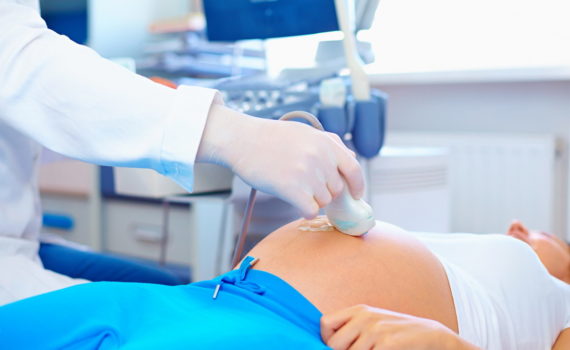
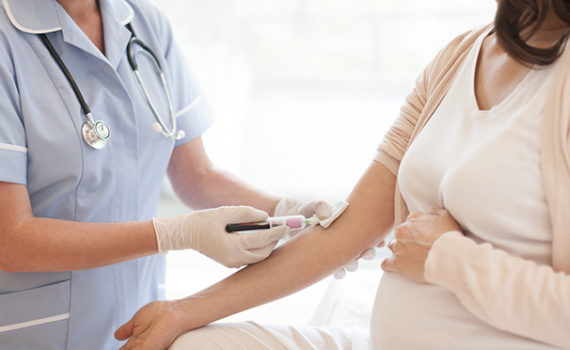
Правильное ведение беременности требует внимательного медицинского наблюдения. Обязательные обследования в этот период не только помогают следить за здоровьем будущей мамы, но и обеспечивают оптимальные условия для развития ребенка. Давайте рассмотрим основные обследования, которые рекомендуются во время беременности. 1. Общий анализ крови и мочи: Эти обследования помогают выявить различные состояния здоровья, такие как анемия, инфекции и нарушения функции почек. Регулярные проверки позволяют своевременно выявить и лечить любые аномалии. 2. УЗИ (ультразвуковое исследование): УЗИ проводится несколько раз в течение беременности для оценки роста, развития и здоровья плода. Это также позволяет выявить возможные аномалии в структуре плода и оценить состояние плаценты. 3. Доплеровское исследование: Этот вид исследования направлен на оценку кровоснабжения плода и может использоваться в случае высокого риска проблем с кровообращением. 4. Глюкозотолерантный тест: Позволяет выявить гестационный сахарный диабет, который может возникнуть во время беременности. Раннее обнаружение и контроль этого состояния важны для здоровья как матери, так и ребенка. 5. Обследование на наличие инфекций: Тесты на наличие таких инфекций, как хламидиоз, гонорея и СПИД, позволяют предотвратить передачу инфекции на ребенка и своевременно начать лечение матери. 6. Кариотипирование (анализ хромосом): Этот вид обследования позволяет выявить хромосомные аномалии у плода. Обычно проводится в случае повышенного риска на генетические заболевания. 7. Измерение артериального давления: Регулярное […]
Беременность может сопровождаться различными заболеваниями, включая и невралгические. В данной статье мы рассмотрим несколько распространенных невралгических заболеваний, их влияние на беременность и предосторожности, которые беременные женщины могут принять. 1. Невралгия: Невралгия – это состояние, при котором женщина может испытывать острые боли вдоль нервов. Эти боли могут проявляться в виде покалывания, онемения и даже паралича. Происхождение невралгии может быть связано с физическими изменениями, гормональными сдвигами и давлением, которое оказывает растущий плод на окружающие ткани. 2. Радикулопатия: Радикулопатия – это повреждение корешков спинного мозга, которое может проявиться болями в пояснице. Компрессия нервов может вызвать покалывание и онемение в ногах. Соблюдение правильной осанки и регулярные упражнения для укрепления спины могут помочь предотвратить или смягчить этот вид невралгии. 3. Мигрени: Мигрени – еще одно распространенное невралгическое заболевание, с которым сталкиваются беременные женщины. Гормональные изменения могут усилить мигренезные атаки. Избегание лекарств, особенно в первом триместре, подчеркивает важность альтернативных методов облегчения симптомов, таких как медитация, релаксация и правильное питание. 4. Туннельный синдром: Туннельные синдромы, такие как синдром запястного канала, могут возникнуть из-за отека и давления на нервы во время беременности. Женщины могут испытывать онемение и боли в руках. Носить бандажи для поддержки суставов и регулярно делать упражнения для рук могут помочь справиться с этими симптомами. 5. […]
Компания «Премьер Бас» воплощает в себе искусство трансформации автобусов, предоставляя уникальные услуги по тюнингу и оборудованию. Для тех, кто стремится выделиться на фоне обыденности, Переделка автобусов от компании «Премьер Бас» будет настоящей находкой, которая поможет создать уникальное и неповторимое транспортное средство. Багажные полочки: стиль и практичность в каждой детали «Премьер Бас» переосмысливает пространство хранения в автобусах, предлагая высококачественные багажные полочки, которые не только функциональны, но и эстетически привлекательны. Например, бюджетные варианты подходят для междугородних перевозок и доступны от 46 000 рублей, в то время как роскошные полочки с торцевым освещением и индивидуальным кондиционированием для туристических поездок начинаются от 78 000 рублей. Индивидуальный дизайн салона: выражение вашего стиля Салон автобуса от премьер-бас.рф — это не просто место для пассажиров, это настоящее произведение искусства. Специалисты компании предлагают услуги по индивидуальному дизайну салона. Здесь каждая деталь отражает уникальность владельца и добавляет шарма транспортному средству. Пример стоимости индивидуального дизайна салона начинается от 25 000 рублей. Безопасность с инновацией: ремни, которым вы можете доверять Премьер Бас ценит безопасность пассажиров, предлагая передовые решения в области установки ремней безопасности. Например, установка 2-х точечных статических ремней для автобусов класса Д начинается от 1 100 рублей, а 3-х точечных инерционных ремней для автобусов класса В — от 1 800 […]
Несмотря на радостные моменты, будущие мамы иногда сталкиваются с различными проблемами, включая изменения в зрении. Давайте рассмотрим, какие проблемы с глазами могут возникнуть во время беременности и что можно предпринять для их решения. 1. Изменения в рефракции Во время беременности изменения в гормональном фоне могут повлиять на рефракцию глаз, что может вызвать временное ухудшение зрения. Женщины, которые носят контактные линзы или очки, могут заметить, что старые коррекции уже не так эффективны. В этом случае, важно проконсультироваться с офтальмологом, который предложит наилучший вариант коррекции зрения для периода беременности. 2. Сухость и раздражение глаз Изменения в гормональном фоне также могут вызвать снижение производства слез, что приводит к ощущению сухости и раздражения глаз. Чтобы справиться с этим, рекомендуется использовать искусственные слезы, чтобы облегчить дискомфорт. Также стоит избегать длительного пребывания перед экранами и обеспечивать достаточное увлажнение помещения. 3. Увеличение чувствительности к свету Некоторые будущие мамы замечают увеличение чувствительности к свету, особенно при работе за компьютером или в ярком освещении. Рекомендуется использовать антибликовые фильтры для мониторов, регулировать освещение рабочего места и носить солнцезащитные очки при выходе на улицу. 4. Гестационный диабет и зрение У некоторых женщин беременность может спровоцировать гестационный диабет, что в свою очередь может повлиять на зрение. Контроль уровня сахара в крови под […]
В сердце столицы, где каждый момент важен, появилась стоматологическая клиника, объединившая выдающееся качество лечения, превосходный сервис и доступные цены — Prime Smile. На протяжении 17 лет клиника с уверенностью занимает место №1, предоставляя медицинские услуги высочайшего стандарта. Давайте подробнее рассмотрим, что делает Прайм Смайл уникальным игроком в стоматологии Москвы.* Три Ключевых Фактора Успеха: Качество, Опыт и Доступность Prime Smile не просто клиника — это место, где качество лечения поднимается на новый уровень. С более чем 17 годами опыта и более 17 000 довольных пациентов, клиника превратила стоматологию в искусство, где каждый случай — уникален. Гарантия до 5 лет и восстановление всех зубов за 2 визита — это не просто слова. Это обещание Prime Smile, подкрепленное европейскими стандартами лечения и эксклюзивным партнерством с Nobel Biocare, что гарантирует использование передовых технологий в мире стоматологии. Технологии и Инновации в Центре Внимания Когда дело доходит до вашего здоровья, Prime Smile оставляет место только лучшим технологиям. Компьютерная 3D диагностика позволяет точно определить проблемы и разработать индивидуальный план лечения. Работа под микроскопом Carl Zeiss подчеркивает внимание к деталям, обеспечивая максимально точные вмешательства. Врачи — Ключ к Вашей Улыбке Главный врач Prime Smile, Гамлет Ваникович Мкртчян, возглавляет команду профессионалов, объединенных общей целью — создать настроение каждому гостю […]
Арт-вдохновение в Пин-ап казино: где ставка становится искусством Арт-Вдохновение в Пин ап: Где Ставка Становится Искусством Игровая индустрия в современном мире не только привносит в жизнь азарт и волнение, но также становится полем для выражения искусства. В этой статье мы рассмотрим, как арт-вдохновение проникает в атмосферу Пин-ап казино, превращая каждую ставку в настоящее произведение искусства. Интрига в Дизайне Архитектура и стиль интерьера, как искусство, влияют на наше восприятие окружающего мира. В мире Пин-ап казино, каждый элемент дизайна сплетается в единую картину азартного влечения. Завораживающие цвета, стильные формы и детали — все это создает уникальное визуальное восприятие. Влияние Ретро-Эстетики Пин-ап казино, как искусство, часто обращается к ретро-эстетике. Визуальные образы из 50-х и 60-х годов вдохновляют создателей казино на создание уникальных игровых залов. Это не просто игра, это погружение в стильную эпоху, где каждая деталь — это часть большой композиции. Ставка как Выражение Художественной Идеи Игра в казино превращается в настоящее искусство, когда каждая ставка становится частью художественной идеи. В этом контексте азарт прекрасно сочетается с творчеством, и каждый участник игры становится художником своего вида. Стратегии Как Художественный Элемент Стратегии в играх — это не просто средство для выигрыша, но и художественный элемент. Разнообразие подходов к ставкам предоставляет игрокам палитру для самовыражения. […]
Беременность и период декрета — это особенное время, когда женщина может столкнуться с вопросом финансовой независимости. В этой статье мы рассмотрим конкретные способы подработки во время беременности и в декрете, ориентированные на российскую аудиторию. 1. Фриланс и удаленная работа Пример: FL.ru FL.ru — это платформа для фриланса с широким спектром задач, от написания текстов до программирования. Зарегистрировавшись, вы сможете найти заказы, соответствующие вашим навыкам и времени. Фриланс отличается гибким графиком, что позволяет беременным женщинам и мамам находить проекты, которые соответствуют их возможностям. 2. Организация онлайн-магазина ручной работы на Ярмарке Мастеров Пример: Ярмарка Мастеров Ярмарка Мастеров — это площадка для продажи уникальных авторских товаров. Если у вас есть талант в рукоделии, создайте свой магазин, предлагая товары ручной работы. Это отличный способ сочетать творчество с заработком. 3. Онлайн-курсы и консультации Пример: Skillbox и Bemother Skillbox — это ресурс для обучения различным навыкам, включая дизайн, маркетинг и программирование. Если вы эксперт в какой-то области, создайте свои онлайн-курсы. Также, платформа Bemother предоставляет возможность предоставлять онлайн-консультации по вопросам беременности и материнства. Сейчас поиск айти специалистов очень не легкая задача — спрос на их услуги очень высок. Не упустите шанс найти новую работу или получить ценные навыки. 4. Продажа фотографий на стоках Пример: Shutterstock Если у […]
Бесплодие — это проблема, с которой сталкиваются многие пары, планирующие детей. Однако важно помнить, что мужское здоровье также играет важную роль в этом процессе. Существуют мужские заболевания, которые могут стать причиной бесплодия и влиять на способность стать отцом. В данной статье мы рассмотрим некоторые из таких заболеваний и их воздействие на фертильность мужчин. 1. Сахарный Диабет Сахарный диабет — хроническое заболевание, характеризующееся высоким уровнем сахара в крови. Это состояние может негативно влиять на мужское здоровье и способность зачать ребенка. Высокий уровень сахара может повлиять на качество и подвижность сперматозоидов. Контроль уровня сахара и сотрудничество с врачом могут помочь управлять этим состоянием и улучшить шансы на успешное зачатие. 2. Недостаточность Щитовидной Железы Недостаточность щитовидной железы, или гипотиреоз, может вызвать дисбаланс гормонов в организме мужчины. Это состояние может влиять на лейдиговы клетки в яичках и производство спермы. Пациенты с гипотиреозом могут столкнуться с уменьшенной сексуальной активностью и сниженной способностью зачатия. Лечение гипотиреоза может помочь нормализовать гормональный баланс и улучшить фертильность. 3. Варикоцеле Варикоцеле — это расширение вен в мошонке, что может повышать температуру яичек и влиять на качество спермы. Повышенная температура может вызвать снижение сперматогенеза и способности сперматозоидов оплодотворить яйцеклетку. Хирургическое лечение варикоцеле может помочь улучшить репродуктивное здоровье мужчины. Если вам нужно […]
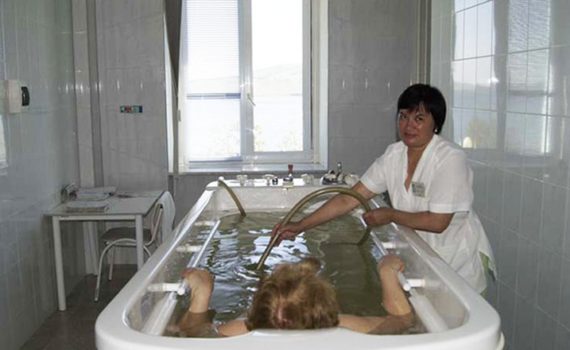
Санаторий – отличное место для отдыха и качественного лечения. Неудивительно, что путевки часто раскупаются словно горячие пирожки. Особенно в том случае, если объект предполагает все удобства по доступной стоимости. Чтобы понять, насколько актуальны сегодня путевки в санаторий с лечением, необходимо рассмотреть их преимущества и недостатки. И, говоря кинематографическим языком, сразу дадим спойлер – достоинств больше. А вот перешивают ли они недостатки, решать конкретному человеку, который собрался на отдых с сочетанием медицинских процедур. Шесть основных преимуществ путевки в санаторий с лечением У путевок в санаторий с лечением есть шесть очевидных преимуществ. Наверное, многие из вас их прекрасно знают, но все же отметим плюсы, чтобы сравнить их минусами: Правильный режим дня. В санатории вы подстраиваетесь под конкретный график. И он является правильным с медицинской точки зрения. Покупая путевку с лечением, вы должны быть готовыми к тому, что у вас будет другой, более спокойный режим дня. Сбалансированное питание. Во многих учреждениях работают профессиональные диетологи, которые поставляют рацион для каждого постояльца индивидуально. Тишина и покой. В санатории, в отличие от гостиниц или отелей, это правило тщательно соблюдают. Если вы покупаете путевку с лечением, будьте уверены, что вас никто не побеспокоит. Возможность заниматься спортом. Практически в каждой программе предусмотрена лечебная физкультура и другие процедуры, которые […]
Эта проблема заключается в недостаточной длине шейки матки, не соответственно срокам беременности. Женщина не испытывает дискомфорта, а состояние диагностируется лишь с помощью рядового УЗИ. Для уточнения диагноза специалисты центра «Другая гинекология» проводят дополнительные обследования женщины. Врачи четко отличают короткую шейки матки при беременности от других состояний. Причины Самая минимальная длина матки при нормальном протекании беременности на 20 неделе — 3 см. Если этот показатель составляет 2 см, то женщине проводится хирургическая операция. Причинами развития патологии считаются: гормональные сбои из-за беременности; механические травмы матки, пороки развития органа (травматизация во время абортов, родов, врожденные нарушения); повышенное давление на зону шеечного канала (при многоводии и нескольких плодах). Это патологическое состояние достаточно частое, так как выявляется у каждой десятой беременной. УЗИ диагностика проводится на сроке от 15 до 20 недель. Если женщина замечает влагалищные выделения неестественного цвета и запаха, а также сильную боль внизу живота, нужно срочно обратиться к гинекологу. Это может свидетельствовать об угрозе выкидыша. Симптомы Чаще всего заболевание не имеет выраженных симптомов. Оно выявляется при обычном УЗИ в последние триместре беременности. Сигнализирующими симптомами могут служить: выделения из влагалища с примесью крови; небольшие боли внизу живота тянущего характера; общий дискомфорт в органах малого таза. Но эти симптомы усиливаются при полном раскрытии шейки матки […]
Беременность — самый счастливый период в жизни каждой женщины. Так, по крайней мере, говорят те, кто ее пережил. В этот период 10 лунных месяцев, 40 недель или 280 дней беременным женщинам следует быть особенно осторожными, если они хотят родить здорового ребенка. Поэтому при беременности необходимо обратить внимание на несколько ключевых деталей. Следите за своим питанием! Хотя часто говорят, что беременные женщины «должны есть за двоих», эксперты утверждают обратное. Беременные женщины не должны потреблять более 200 калорий в день, а рацион должен основываться на качественных продуктах, богатых витаминами и минералами. Поэтому рекомендуются черный хлеб, рис грубого помола, картофель, фрукты и овощи, бобовые, молочные продукты, рыба, телятина и курица, а приемы пищи следует делить на три основных приема пищи и два перекуса. Конечно, также необходимо достаточное потребление жидкости. Следует избегать воды, чая и натуральных соков, а также кофе, газированных и сладких напитков. Беременные женщины обычно набирают около 12 кг во время беременности. Переход к активной жизни! Беременность не должна быть оправданием лени! Здоровым беременным женщинам следует нормально двигаться и гулять на свежем воздухе, также рекомендуется плавание и специальные упражнения. Движение стимулирует кровообращение и предотвращает запоры, а также важно для психического состояния будущей мамы. Что касается загара, то он не запрещен категорически, но […]
Ожидание ребенка – это особенный период в жизни каждой женщины. Во время беременности она отвечает не только за свое здоровье, но и за здоровье будущего малыша. Правильное питание и употребление необходимых витаминов и минералов играют важную роль в поддержании оптимального состояния мамы и формировании здорового развития плода. Биодобавки являются одним из инструментов, которые могут помочь беременным женщинам получить все необходимые питательные вещества для здорового беременного процесса. Витаминный комплекс для беременных Одной из основных категорий биодобавок для беременных являются витаминные комплексы, разработанные специально для удовлетворения потребностей будущей мамы и растущего плода. Такие комплексы обычно содержат витамины группы B, витамин C, витамин D, железо, фолиевую кислоту и другие важные питательные вещества. Вы можете купить специальный комплекс витаминов тут — https://ulife-shop.ru/. Фолиевая кислота Фолиевая кислота является одним из наиболее важных питательных веществ во время беременности. Ее прием снижает риск развития нейротуберкулеза у плода и помогает в формировании нервной системы ребенка. Витаминные комплексы для беременных обычно содержат достаточное количество фолиевой кислоты, но всегда стоит проконсультироваться с врачом о необходимой дозировке. Железо Железо – это еще один важный элемент, который необходим для поддержания здоровья беременной женщины и развития кровеносной системы ребенка. Недостаток железа может привести к анемии и ослабленному иммунитету. Беременные женщины часто страдают от […]
Беременность — это волшебный период в жизни женщины, когда она заботится о здоровье своего будущего малыша. Однако, многие женщины задаются вопросом: как алкоголь влияет на беременность? В данной статье мы рассмотрим последствия употребления алкоголя во время беременности и предоставим надежные факты и доказательства, чтобы помочь вам сделать осознанный выбор. Алкоголь и плодовая система Когда женщина употребляет алкоголь во время беременности, он быстро проникает через плаценту в организм плода. Взаимодействие алкоголя с развивающимся организмом может привести к серьезным последствиям для здоровья ребенка. Наиболее опасным является употребление алкоголя в первом триместре беременности, когда формируются все основные органы плода. Синдром алкогольного плодового повреждения (FASD) Одним из наиболее серьезных последствий употребления алкоголя во время беременности является синдром алкогольного плодового повреждения (FASD). Это медицинское состояние, которое включает в себя ряд физических и психических дефектов у ребенка. Дети, родившиеся с FASD, могут иметь проблемы с ростом, лицевую дисморфию, задержку психомоторного развития и нарушения поведения. Алкоголь и развитие мозга плода Употребление алкоголя во время беременности может также негативно влиять на развитие мозга плода. Алкоголь препятствует нормальной миграции и дифференцировке нейрональных клеток, что может привести к структурным и функциональным нарушениям мозга. Это может повлечь за собой проблемы с обучением, поведением и развитием ребенка на протяжении всей его жизни. […]
Беременность — это особый период в жизни женщины, когда она должна уделять повышенное внимание своему здоровью и благополучию. Один из аспектов, которым необходимо уделить внимание, — это зрение. Многие беременные женщины сталкиваются с вопросом: что выбрать в качестве коррекции зрения — контактные линзы или очки? В данной статье мы разберем особенности использования контактных линз и очков во время беременности, чтобы помочь вам принять правильное решение. Влияние беременности на зрение Во время беременности у женщин могут происходить изменения в организме, которые затрагивают зрение. Одной из причин является гормональный фон, который может вызвать временное ухудшение зрения. Также отеки, связанные с беременностью, могут изменить форму глаза, что в свою очередь влияет на качество зрения. Обычно эти изменения являются временными, и после родов зрение возвращается к прежнему состоянию. Контактные линзы во время беременности Контактные линзы являются удобной альтернативой очкам для коррекции зрения. Однако во время беременности стоит учесть следующие моменты: Увлажнение глаз: Изменение гормонального фона может снижать выработку слез, что приводит к сухости глаз. В таких условиях контактные линзы могут вызывать дискомфорт, поэтому рекомендуется использовать увлажняющие капли. Отеки: В связи с возможными отеками, контактные линзы могут плохо сидеть на глазах и вызывать дискомфорт. В таких случаях стоит обратиться к врачу, который подберет подходящий размер […]
В современном мире кредиты стали неотъемлемой частью нашей финансовой жизни. Они помогают нам реализовать различные планы и мечты, начиная от покупки жилья и автомобиля, и заканчивая финансированием образования или открытием бизнеса. Однако, чтобы кредит был полезным инструментом, важно уметь брать его грамотно. В этой статье мы рассмотрим несколько ключевых шагов, которые помогут вам взять кредит безопасно и эффективно. Шаг 1: Оцените свою финансовую ситуацию Прежде чем брать кредит, необходимо внимательно изучить свою финансовую ситуацию. Составьте список всех своих доходов и расходов, чтобы определить, сколько вы можете позволить себе выплачивать в месяц по кредиту. Учтите все текущие обязательства и будущие финансовые цели. Заранее просчитайте все выплаты на кредитном калькуляторе, чтобы оценить различные варианты и выбрать оптимальные условия кредита. Шаг 2: Исследуйте рынок Не спешите с первым предложением кредитора, которое попадется на глаза. Исследуйте рынок и сравните условия различных банков и кредитных учреждений. Обратите внимание на процентные ставки, сроки кредитования, дополнительные комиссии и требования к заемщикам. Также узнайте о репутации кредиторов и читайте отзывы других клиентов. Это поможет вам выбрать надежного и недорогого партнера. Шаг 3: Внимательно читайте договор Когда вы выбрали кредитора, не торопитесь подписывать договор. Внимательно прочитайте все условия и положения, чтобы полностью понимать свои права и обязанности. Обратите особое […]
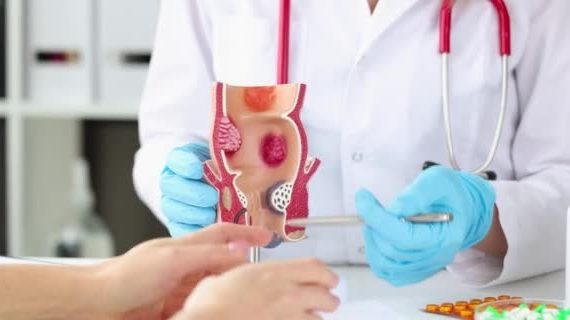
Современная консультация проктолога – это медицинский прием у врача, который специализируется на диагностике и лечении заболеваний и нарушений прямой, анальной и толстой кишки. Во время консультации врач обычно просматривает историю болезни пациента, проводит медицинский осмотр и может назначить диагностические тесты, такие как колоноскопия или ректороманоскопия, для диагностики таких состояний, как геморрой, анальные трещины, воспалительное заболевание кишечника или рак толстой кишки. Затем врач обсудит варианты лечения, которые могут включать медикаментозное лечение, изменение образа жизни или хирургическое вмешательство в зависимости от диагноза. Особенности консультации проктолога. Эффективная консультация врача-проктолога обычно включает в себя следующие особенности: Полная история болезни. Проктолог расспросит вас о вашей истории болезни, в том числе о любых предыдущих операциях, хронических заболеваниях и текущих лекарствах. Физикальное обследование. Обычно проводится физикальное обследование прямой кишки и ануса для выявления каких-либо аномалий, таких как геморрой, трещины или опухоли. Диагностические тесты. В зависимости от диагноза проктолог может порекомендовать диагностические тесты, такие как колоноскопия, сигмоидоскопия или аноректальная манометрия, чтобы лучше понять состояние. Варианты лечения. После постановки диагноза проктолог предложит варианты лечения заболевания, которые могут включать медикаментозное лечение, изменение диеты или хирургическое вмешательство. Обучение пациентов. Проктолог расскажет вам о заболевании и его лечении, а также ответит на любые ваши вопросы. Последующие визиты: в зависимости от состояния и […]
Важность чистого воздуха для здоровья человека неоспорима. Однако для беременных и новорожденных чистота воздуха имеет особое значение. В данной статье мы разберем, почему чистый воздух так важен для беременных и малышей, а также рассмотрим различные приборы для очистки воздуха в доме. Чистый воздух для беременных В период беременности организм женщины испытывает повышенную нагрузку, а развивающийся плод нуждается в оптимальных условиях для роста и развития. Чистый воздух способствует: Обеспечению должного уровня кислорода для мамы и малыша. Снижению риска развития аллергии у будущего ребенка. Уменьшению вероятности осложнений беременности, связанных с дыхательной системой. Чистый воздух для новорожденных Для новорожденных чистый воздух также имеет решающее значение. На первых порах жизни малышей их легкие активно развиваются, и качество воздуха оказывает прямое влияние на этот процесс. Чистый воздух для новорожденных обеспечивает: Здоровое развитие легких и дыхательной системы. Меньший риск развития астмы и аллергии. Более крепкий сон и хорошее самочувствие ребенка. Основные виды приборов для очистки воздуха Существует несколько основных типов приборов, которые могут обеспечить чистоту воздуха в вашем доме. Рассмотрим их подробнее. Очистители воздуха Очистители воздуха предназначены для удаления частиц пыли, пыльцы, домашней пыли и других аллергенов. Существуют модели с различными типами фильтров, такими как HEPA-фильтры или активированный уголь. В промышленных фильтрах используют специальные сепараторы, которые […]
Беременность является одним из самых значимых периодов в жизни женщины. В этот период происходят большие изменения в организме будущей матери, которые направлены на подготовку к рождению ребенка. Однако, кроме положительных изменений, существуют и некоторые отрицательные последствия. В данной статье мы рассмотрим, что может ухудшаться во время и после беременности. Ухудшение здоровья зубов и десен Беременность влияет на здоровье полости рта, в том числе на зубы и десны. У женщин во время беременности возникает риск развития заболеваний полости рта, таких как кариес, пародонтит и гингивит. Это связано с изменениями гормонального фона в организме будущей матери. Проблемы с пищеварением Беременность может привести к различным проблемам с пищеварением. Например, многие женщины страдают от запоров или поноса во время беременности. Это связано с изменениями в гормональном фоне, а также с увеличением размеров матки, которая может оказывать давление на органы пищеварительной системы. Ухудшение зрения Беременность может также повлиять на зрение будущей матери. Некоторые женщины замечают, что их зрение ухудшается во время беременности, особенно в последние месяцы. Это связано с изменениями в гормональном фоне, а также с изменением количества жидкости в глазах. Рекомендуется посетить офтальмолога, сделать это можно в поликлинике, так же эти услуги предлагает любая частная клиника 3з в краснодаре адреса можно знать по ссылке. […]
Ожидание ребенка — это время радости и ожидания. Многие женщины заботятся о своем здоровье, питании и физической активности в этот период. Однако, не менее важно заботиться о глазах во время беременности. Различные изменения, связанные с беременностью, могут повлиять на зрение, поэтому важно понимать, как они могут повлиять на глаза и что можно сделать для поддержания здоровья глаз. Изменения, связанные с беременностью Беременность может привести к ряду изменений в организме женщины, которые могут повлиять на зрение. Одним из таких изменений является изменение уровня гормонов, которое может привести к изменению формы роговицы глаза. Это может привести к изменению рефракции глаза, что может привести к тому, что женщина начинает видеть нечетко. Кроме того, увеличение уровня жидкости в теле женщины может привести к увеличению давления внутри глаза, что может привести к развитию глаукомы. Это состояние требует медицинского вмешательства и может привести к потере зрения, если не будет обработано. Поддержание здоровья глаз во время беременности Во время беременности женщины могут сделать несколько вещей для поддержания здоровья глаз. Они включают в себя следующее: Посещение врача офтальмолога Посещение врача офтальмолога для проверки зрения рекомендуется до беременности или в первом триместре. Это позволяет выявить любые проблемы со зрением и начать их лечение до того, как они ухудшатся. Если […]
Беременность — уникальный и сложный период в жизни каждой женщины, который требует особого внимания к здоровью. Одним из способов контролировать состояние здоровья беременной и ее будущего ребенка является своевременное прохождение необходимых анализов. В этой статье мы рассмотрим, какие беременным необходимо сдать анализы. I. Общий анализ крови 1. Значимость анализа Общий анализ крови – это базовый и обязательный анализ для каждой беременной женщины. Он позволяет определить общее состояние организма, уровень гемоглобина, количество эритроцитов, лейкоцитов и тромбоцитов, а также скорость оседания эритроцитов (СОЭ). 2. Частота проведения Этот анализ рекомендуется сдавать при каждом посещении врача, но не реже одного раза в три месяца. II. Биохимический анализ крови 1. Значимость анализа Биохимический анализ крови помогает врачам оценить функционирование различных органов и систем организма беременной женщины. Он позволяет определить уровни различных важных веществ, включая глюкозу, холестерин, урею, креатинин, белок, билирубин, а также электролиты, такие как калий, натрий и кальций. 2. Частота проведения Биохимический анализ крови обычно проводится два раза за период беременности: в начале и во второй половине. III. Анализ мочи 1. Значимость анализа Анализ мочи позволяет врачам контролировать функционирование почек и выявить возможные проблемы с уровнем глюкозы и белка в моче, что может указывать на развитие гестационного диабета или преэклампсии. 2. Частота проведения Анализ […]
С приходом новорожденного ребенка в жизни семьи происходит множество перемен. Одним из важных вопросов, который встает перед молодыми родителями, является выбор подходящего жилья. В этой статье мы рассмотрим, как выбрать квартиру для переезда с новорожденным ребенком, обратив внимание на различные аспекты, такие как местоположение, планировка и благоустройство. Местоположение Близость к социальной инфраструктуре Выбирая квартиру для переезда с малышом, обратите внимание на близость к медицинским учреждениям, детским садам, школам и магазинам. Это упростит повседневную жизнь и сэкономит время на поездках. Зеленые зоны и парки Наличие зеленых зон и парков в окрестности квартиры является важным фактором для развития ребенка. Прогулки на свежем воздухе способствуют укреплению иммунитета и развитию моторики малыша. Транспортная доступность Удобное транспортное сообщение с районом проживания облегчит поездки на работу, в гости к друзьям и родственникам, а также культурные мероприятия. Планировка квартиры Количество комнат Для семьи с новорожденным ребенком оптимальным будет выбор двухкомнатной квартиры. Это позволит выделить отдельную комнату для ребенка, что обеспечит комфортное проживание для всех членов семьи. Наличие балкона или лоджии Балкон или лоджия могут служить дополнительным пространством для хранения коляски, игрушек и других вещей, необходимых для ребенка. Кроме того, это место может быть использовано для организации места отдыха для родителей. Ориентация окон Выбирая квартиру, учитывайте ориентацию окон. […]
Забота о здоровье зубов и полости рта является важным аспектом нашей жизни в любое время. Но когда дело касается беременности, это еще более важно. Беременность может повлиять на состояние зубов и десен, поэтому необходимо принимать дополнительные меры по уходу за полостью рта. В этой статье мы расскажем, как правильно ухаживать за зубами во время беременности. Зачем нужен дополнительный уход за зубами во время беременности? Во время беременности женщины испытывают множество изменений, которые могут повлиять на состояние зубов и десен. Например, увеличение уровня гормонов может привести к усилению роста бактерий в полости рта, что может вызвать кариес и другие заболевания зубов. Беременность также может привести к болезненным и воспаленным деснам, что может ухудшить состояние зубов. Правильный уход за зубами во время беременности может помочь уменьшить риск заболеваний зубов и десен. Это может включать ежедневную чистку зубов, использование зубной нити и медицинских препаратов по назначению врача. Как правильно чистить зубы во время беременности? Основным правилом является регулярная и эффективная чистка зубов. Следует чистить зубы не менее двух раз в день, в течение двух минут каждый раз. Используйте мягкую зубную щетку, которая поможет избежать повреждения десен. Если вы заметили кровоточение десен во время чистки зубов, не останавливайтесь — это может быть первым признаком […]