Беременность может быть сопряжена с некоторыми дискомфортными ощущениями, такими как отечность, боли в спине и ногах. Компрессионное белье для беременных может стать эффективным решением для облегчения этих симптомов и обеспечения комфорта на протяжении всего периода беременности. В этой статье мы рассмотрим, как правильно выбрать компрессионное белье для беременных, чтобы максимально насладиться этим важным временем. 1. Понимание преимуществ компрессионного белья Компрессионное белье специально разработано для обеспечения определенного уровня давления на определенные части тела. В случае беременных женщин, это может помочь уменьшить отечность, снизить боли в спине и ногах, а также поддержать живот, снижая давление на нижнюю часть спины. 2. Правильный размер Выбирая компрессионное белье для беременных, важно правильно подобрать размер. Слишком тесное белье может оказать дополнительное давление на живот и привести к дискомфорту, в то время как слишком свободное белье не будет оказывать должного эффекта. Измерьте свои параметры и используйте размерные таблицы производителя для определения подходящего размера. 3. Уровень компрессии Компрессионное белье поставляется с разными уровнями компрессии, от легкой до сильной. Для беременных женщин обычно рекомендуется выбирать белье среднего или высокого уровня компрессии, чтобы обеспечить достаточную поддержку для живота и снятие дискомфорта в ногах. 4. Материалы При выборе компрессионного белья обращайте внимание на используемые материалы. Хлопок и другие натуральные ткани могут […]
Здоровье беременной
Беременность может сопровождаться различными заболеваниями, включая и невралгические. В данной статье мы рассмотрим несколько распространенных невралгических заболеваний, их влияние на беременность и предосторожности, которые беременные женщины могут принять. 1. Невралгия: Невралгия – это состояние, при котором женщина может испытывать острые боли вдоль нервов. Эти боли могут проявляться в виде покалывания, онемения и даже паралича. Происхождение невралгии может быть связано с физическими изменениями, гормональными сдвигами и давлением, которое оказывает растущий плод на окружающие ткани. 2. Радикулопатия: Радикулопатия – это повреждение корешков спинного мозга, которое может проявиться болями в пояснице. Компрессия нервов может вызвать покалывание и онемение в ногах. Соблюдение правильной осанки и регулярные упражнения для укрепления спины могут помочь предотвратить или смягчить этот вид невралгии. 3. Мигрени: Мигрени – еще одно распространенное невралгическое заболевание, с которым сталкиваются беременные женщины. Гормональные изменения могут усилить мигренезные атаки. Избегание лекарств, особенно в первом триместре, подчеркивает важность альтернативных методов облегчения симптомов, таких как медитация, релаксация и правильное питание. 4. Туннельный синдром: Туннельные синдромы, такие как синдром запястного канала, могут возникнуть из-за отека и давления на нервы во время беременности. Женщины могут испытывать онемение и боли в руках. Носить бандажи для поддержки суставов и регулярно делать упражнения для рук могут помочь справиться с этими симптомами. 5. […]
Несмотря на радостные моменты, будущие мамы иногда сталкиваются с различными проблемами, включая изменения в зрении. Давайте рассмотрим, какие проблемы с глазами могут возникнуть во время беременности и что можно предпринять для их решения. 1. Изменения в рефракции Во время беременности изменения в гормональном фоне могут повлиять на рефракцию глаз, что может вызвать временное ухудшение зрения. Женщины, которые носят контактные линзы или очки, могут заметить, что старые коррекции уже не так эффективны. В этом случае, важно проконсультироваться с офтальмологом, который предложит наилучший вариант коррекции зрения для периода беременности. 2. Сухость и раздражение глаз Изменения в гормональном фоне также могут вызвать снижение производства слез, что приводит к ощущению сухости и раздражения глаз. Чтобы справиться с этим, рекомендуется использовать искусственные слезы, чтобы облегчить дискомфорт. Также стоит избегать длительного пребывания перед экранами и обеспечивать достаточное увлажнение помещения. 3. Увеличение чувствительности к свету Некоторые будущие мамы замечают увеличение чувствительности к свету, особенно при работе за компьютером или в ярком освещении. Рекомендуется использовать антибликовые фильтры для мониторов, регулировать освещение рабочего места и носить солнцезащитные очки при выходе на улицу. 4. Гестационный диабет и зрение У некоторых женщин беременность может спровоцировать гестационный диабет, что в свою очередь может повлиять на зрение. Контроль уровня сахара в крови под […]
Эта проблема заключается в недостаточной длине шейки матки, не соответственно срокам беременности. Женщина не испытывает дискомфорта, а состояние диагностируется лишь с помощью рядового УЗИ. Для уточнения диагноза специалисты центра «Другая гинекология» проводят дополнительные обследования женщины. Врачи четко отличают короткую шейки матки при беременности от других состояний. Причины Самая минимальная длина матки при нормальном протекании беременности на 20 неделе — 3 см. Если этот показатель составляет 2 см, то женщине проводится хирургическая операция. Причинами развития патологии считаются: гормональные сбои из-за беременности; механические травмы матки, пороки развития органа (травматизация во время абортов, родов, врожденные нарушения); повышенное давление на зону шеечного канала (при многоводии и нескольких плодах). Это патологическое состояние достаточно частое, так как выявляется у каждой десятой беременной. УЗИ диагностика проводится на сроке от 15 до 20 недель. Если женщина замечает влагалищные выделения неестественного цвета и запаха, а также сильную боль внизу живота, нужно срочно обратиться к гинекологу. Это может свидетельствовать об угрозе выкидыша. Симптомы Чаще всего заболевание не имеет выраженных симптомов. Оно выявляется при обычном УЗИ в последние триместре беременности. Сигнализирующими симптомами могут служить: выделения из влагалища с примесью крови; небольшие боли внизу живота тянущего характера; общий дискомфорт в органах малого таза. Но эти симптомы усиливаются при полном раскрытии шейки матки […]
Беременность — это волшебный период в жизни женщины, когда она заботится о здоровье своего будущего малыша. Однако, многие женщины задаются вопросом: как алкоголь влияет на беременность? В данной статье мы рассмотрим последствия употребления алкоголя во время беременности и предоставим надежные факты и доказательства, чтобы помочь вам сделать осознанный выбор. Алкоголь и плодовая система Когда женщина употребляет алкоголь во время беременности, он быстро проникает через плаценту в организм плода. Взаимодействие алкоголя с развивающимся организмом может привести к серьезным последствиям для здоровья ребенка. Наиболее опасным является употребление алкоголя в первом триместре беременности, когда формируются все основные органы плода. Синдром алкогольного плодового повреждения (FASD) Одним из наиболее серьезных последствий употребления алкоголя во время беременности является синдром алкогольного плодового повреждения (FASD). Это медицинское состояние, которое включает в себя ряд физических и психических дефектов у ребенка. Дети, родившиеся с FASD, могут иметь проблемы с ростом, лицевую дисморфию, задержку психомоторного развития и нарушения поведения. Алкоголь и развитие мозга плода Употребление алкоголя во время беременности может также негативно влиять на развитие мозга плода. Алкоголь препятствует нормальной миграции и дифференцировке нейрональных клеток, что может привести к структурным и функциональным нарушениям мозга. Это может повлечь за собой проблемы с обучением, поведением и развитием ребенка на протяжении всей его жизни. […]
Беременность — это особый период в жизни женщины, когда она должна уделять повышенное внимание своему здоровью и благополучию. Один из аспектов, которым необходимо уделить внимание, — это зрение. Многие беременные женщины сталкиваются с вопросом: что выбрать в качестве коррекции зрения — контактные линзы или очки? В данной статье мы разберем особенности использования контактных линз и очков во время беременности, чтобы помочь вам принять правильное решение. Влияние беременности на зрение Во время беременности у женщин могут происходить изменения в организме, которые затрагивают зрение. Одной из причин является гормональный фон, который может вызвать временное ухудшение зрения. Также отеки, связанные с беременностью, могут изменить форму глаза, что в свою очередь влияет на качество зрения. Обычно эти изменения являются временными, и после родов зрение возвращается к прежнему состоянию. Контактные линзы во время беременности Контактные линзы являются удобной альтернативой очкам для коррекции зрения. Однако во время беременности стоит учесть следующие моменты: Увлажнение глаз: Изменение гормонального фона может снижать выработку слез, что приводит к сухости глаз. В таких условиях контактные линзы могут вызывать дискомфорт, поэтому рекомендуется использовать увлажняющие капли. Отеки: В связи с возможными отеками, контактные линзы могут плохо сидеть на глазах и вызывать дискомфорт. В таких случаях стоит обратиться к врачу, который подберет подходящий размер […]
Беременность является одним из самых значимых периодов в жизни женщины. В этот период происходят большие изменения в организме будущей матери, которые направлены на подготовку к рождению ребенка. Однако, кроме положительных изменений, существуют и некоторые отрицательные последствия. В данной статье мы рассмотрим, что может ухудшаться во время и после беременности. Ухудшение здоровья зубов и десен Беременность влияет на здоровье полости рта, в том числе на зубы и десны. У женщин во время беременности возникает риск развития заболеваний полости рта, таких как кариес, пародонтит и гингивит. Это связано с изменениями гормонального фона в организме будущей матери. Проблемы с пищеварением Беременность может привести к различным проблемам с пищеварением. Например, многие женщины страдают от запоров или поноса во время беременности. Это связано с изменениями в гормональном фоне, а также с увеличением размеров матки, которая может оказывать давление на органы пищеварительной системы. Ухудшение зрения Беременность может также повлиять на зрение будущей матери. Некоторые женщины замечают, что их зрение ухудшается во время беременности, особенно в последние месяцы. Это связано с изменениями в гормональном фоне, а также с изменением количества жидкости в глазах. Рекомендуется посетить офтальмолога, сделать это можно в поликлинике, так же эти услуги предлагает любая частная клиника 3з в краснодаре адреса можно знать по ссылке. […]
Ожидание ребенка — это время радости и ожидания. Многие женщины заботятся о своем здоровье, питании и физической активности в этот период. Однако, не менее важно заботиться о глазах во время беременности. Различные изменения, связанные с беременностью, могут повлиять на зрение, поэтому важно понимать, как они могут повлиять на глаза и что можно сделать для поддержания здоровья глаз. Изменения, связанные с беременностью Беременность может привести к ряду изменений в организме женщины, которые могут повлиять на зрение. Одним из таких изменений является изменение уровня гормонов, которое может привести к изменению формы роговицы глаза. Это может привести к изменению рефракции глаза, что может привести к тому, что женщина начинает видеть нечетко. Кроме того, увеличение уровня жидкости в теле женщины может привести к увеличению давления внутри глаза, что может привести к развитию глаукомы. Это состояние требует медицинского вмешательства и может привести к потере зрения, если не будет обработано. Поддержание здоровья глаз во время беременности Во время беременности женщины могут сделать несколько вещей для поддержания здоровья глаз. Они включают в себя следующее: Посещение врача офтальмолога Посещение врача офтальмолога для проверки зрения рекомендуется до беременности или в первом триместре. Это позволяет выявить любые проблемы со зрением и начать их лечение до того, как они ухудшатся. Если […]
Беременность — уникальный и сложный период в жизни каждой женщины, который требует особого внимания к здоровью. Одним из способов контролировать состояние здоровья беременной и ее будущего ребенка является своевременное прохождение необходимых анализов. В этой статье мы рассмотрим, какие беременным необходимо сдать анализы. I. Общий анализ крови 1. Значимость анализа Общий анализ крови – это базовый и обязательный анализ для каждой беременной женщины. Он позволяет определить общее состояние организма, уровень гемоглобина, количество эритроцитов, лейкоцитов и тромбоцитов, а также скорость оседания эритроцитов (СОЭ). 2. Частота проведения Этот анализ рекомендуется сдавать при каждом посещении врача, но не реже одного раза в три месяца. II. Биохимический анализ крови 1. Значимость анализа Биохимический анализ крови помогает врачам оценить функционирование различных органов и систем организма беременной женщины. Он позволяет определить уровни различных важных веществ, включая глюкозу, холестерин, урею, креатинин, белок, билирубин, а также электролиты, такие как калий, натрий и кальций. 2. Частота проведения Биохимический анализ крови обычно проводится два раза за период беременности: в начале и во второй половине. III. Анализ мочи 1. Значимость анализа Анализ мочи позволяет врачам контролировать функционирование почек и выявить возможные проблемы с уровнем глюкозы и белка в моче, что может указывать на развитие гестационного диабета или преэклампсии. 2. Частота проведения Анализ […]
Забота о здоровье зубов и полости рта является важным аспектом нашей жизни в любое время. Но когда дело касается беременности, это еще более важно. Беременность может повлиять на состояние зубов и десен, поэтому необходимо принимать дополнительные меры по уходу за полостью рта. В этой статье мы расскажем, как правильно ухаживать за зубами во время беременности. Зачем нужен дополнительный уход за зубами во время беременности? Во время беременности женщины испытывают множество изменений, которые могут повлиять на состояние зубов и десен. Например, увеличение уровня гормонов может привести к усилению роста бактерий в полости рта, что может вызвать кариес и другие заболевания зубов. Беременность также может привести к болезненным и воспаленным деснам, что может ухудшить состояние зубов. Правильный уход за зубами во время беременности может помочь уменьшить риск заболеваний зубов и десен. Это может включать ежедневную чистку зубов, использование зубной нити и медицинских препаратов по назначению врача. Как правильно чистить зубы во время беременности? Основным правилом является регулярная и эффективная чистка зубов. Следует чистить зубы не менее двух раз в день, в течение двух минут каждый раз. Используйте мягкую зубную щетку, которая поможет избежать повреждения десен. Если вы заметили кровоточение десен во время чистки зубов, не останавливайтесь — это может быть первым признаком […]
Заболевания во время беременности – явление нежелательное, но очень распространенное. Ведь практически невозможно за 9 месяцев ни разу ничем не заболеть. Обычная простуда встречается наиболее часто, протекает легко и никакой опасности для плода не представляет. Но существует и такое нехорошее вирусное заболевание, как грипп. Вирусы гриппа встречаются во множестве разновидностей, легко передаются воздушно-капельным путем и очень быстро размножаются, разносясь с кровью по всему телу. Поэтому почти каждый человек хотя бы раз в год успевает переболеть гриппом. Симптомы гриппа После короткого инкубационного периода (от нескольких часов до нескольких дней) начинается острый период заболевания – повышается температура, появляются насморк, кашель, слабость, головная боль, ломота в мышцах. Иногда грипп сопровождается резью в глазах и тошнотой. Как известно, у беременных снижается иммунитет, так что они наиболее подвержены различным инфекциям. В частности, в последние месяцы беременности женщины максимально восприимчивы к вирусам, а заболевания у них проходят в более тяжелой форме. Действие вируса на плод Вирус гриппа оседает на слизистых оболочках дыхательных путей и начинает выделять в кровь токсины, которые разносятся по всему организму и проникают к плоду. Далеко не всегда вирус гриппа при беременности проникает сквозь плацентарный барьер, но даже если это случилось, ни один врач не может сказать, отразится ли это как-нибудь на ребенке. Наибольшую опасность инфицирование […]
При беременности организм женщины ослаблен, иммунная система не способна противостоять болезнетворным инфекциям и микробам, поэтому риск вирусных и инфекционных заболеваний повышается в несколько раз. Многие диагнозы особенно опасны для женского организма и внутриутробного развития плода, но поговорить подробнее стоит о ЦМВ, который для многих пациенток считается смертельным приговором. В результате активности этого вируса прогрессирует ряд врожденных патологий, и не исключается преждевременная гибель плода еще в утробе матери. Для тех, кто не знает, что такое ЦМВ, стоит напомнить о неприятном бугорке на губах, который является следствием активности болезнетворного вируса герпес. Сразу стоит отметить, что цитомегаловирус преобладает практически во всех человеческих организмах, но вот его симптоматика и степень ее выраженности обусловлена состоянием иммунитета. Например, при устойчивой иммунной системе болезнетворный вирус чаще всего преобладает в «спящей форме», а при ослабленном иммунитете обеспечивает регулярные приступы. Основные причины патологии Преодолеть ЦМВ практически невозможно: поселившись в организме единожды, он не покидает его до конца жизни. Лечение в данной клинической картине бессмысленно, и направлено, скорее, на сокращение количества приступов и продление периода ремиссии. Основной способ заражения, при беременности в частности — половой, то есть болезнетворный вирус проникает в организм при незащищенном сексуальном контакте с инфицированным пациентом. Кроме того, известны и другие пути заражения организма матери и ребенка. […]
Артериальное давление – очень важный показатель, который нужно регулярно контролировать. Низкое давление при беременности – не только неприятный, но и весьма опасный недуг, при котором страдают не только женщина, но и будущий ребенок. Но нужно уметь отличать действительно пониженное давление от нормального, которое у конкретного человека может быть ниже среднестатистического. Как правило, давление у молодых людей с небольшим весом в норме немного ниже общепринятого идеала 120\80. Чтобы узнать свое нормальное давление, нужно измерить его в состоянии покоя при хорошем самочувствии, когда ничего не болит и не беспокоит. Желательно провести измерение несколько раз – средний показатель и будет вашим нормальным давлением. В первые месяцы беременности гормональные изменения вызывают понижение давления, вследствие чего будущая мама чувствует слабость, головокружение, звон в ушах, иногда случаются обмороки. Эти симптомы обычно приписываются раннему токсикозу, но нередко их причина именно в низком давлении. Гипотония лишь усиливает тяжесть токсикоза, далее в результате рвоты происходит обезвоживание организма – и давление снижается еще больше. Такое состояние опасно для плода, так как при этом возникает нарушение маточно-плацентарного кровообращения и малыш испытывает недостаток питательных веществ и кислорода. Чтобы не допустить этого, нужно как можно чаще контролировать давление при беременности. Не всегда низкое давление сопровождается какими-либо симптомами, иногда человек чувствует себя как обычно и думает, что все хорошо. На самом […]
Температура тела – один из важнейших показателей состояния организма, так как ее колебания всегда имеют определенную причину. Чаще всего причиной являются неполадки в организме, поэтому мы привыкли считать повышение температуры признаком начала какого-либо заболевания. Тем большее волнение вызывает поднятие температуры тела при беременности, в период, когда любая болезнь может неблагоприятно повлиять на будущего ребенка. Однако не всегда повышенная температура при беременности свидетельствует о патологическом процессе. Это может быть и реакция на саму беременность, вызванная изменением гормонального баланса, и, как следствие, терморегуляции. Под влиянием гормона прогестерона, способствующего закреплению и развитию плодного яйца в матке, температура, особенно в первом триместре беременности, может подниматься до 37.4°С. Также температура может временно повыситься от недостатка свежего воздуха или перегрева, в этом случае рекомендуется купить кондиционер в квартиру для поддержания комфортной температуры. Если нет других признаков заболевания, то небольшое повышение температуры поводом для беспокойства не является. В том случае, если температура превышает 37.4°С, следует провести обследование, так как возможно наличие в организме инфекции или воспалительного процесса. В большинстве случаев причиной температуры является ОРЗ, а если температура поднимается выше 38°С, то это, скорее всего, вирусная инфекция – грипп или другая ОРВИ. Также возможны пиелонефрит (воспаление почек), пищевое отравление, кишечная инфекция, аллергическая реакция. Все эти состояния могут навредить малышу, поэтому при высокой температуре нужно обратиться к врачу и начать лечение. […]
Есть категория болезней, которые никак не проявляют себя, обнаруживаясь только при осмотре у врача. К ним относится и эрозия шейки матки – весьма распространенное гинекологическое заболевание. Эрозия – это повреждение слизистой оболочки шейки матки – воспаление, нарушение целостности (истинная эрозия) или покраснение, вызванное смещение клеток из цервикального канала на внешнюю часть шейки (псевдоэрозия или эктопия). В большинстве случаев под диагнозом «эрозия» подразумевается именно псевдоэрозия. Очень часто о таком состоянии женщина и не подозревает; выясняется же наличие эрозии шейки матки при беременности, на первом же гинекологическом осмотре. Причины возникновения эрозии могут быть самыми разнообразными: как механические повреждения шейки матки, так и гормональные нарушения, инфекции, воспалительные процессы в малом тазу, снижение иммунитета. Чаще всего эрозия бессимптомна, но может сопровождаться кровянистыми выделениями или болью при половом акте. Для точной диагностики применяется комплексное обследование, включающее мазок на флору и бактериологический посев, анализ на различные инфекции, цитологическое исследование. Это нужно для того, чтобы выявить причину и характер изменений в шейке матки и назначить соответствующее лечение. Эрозия шейки матки на беременность не оказывает негативного воздействия, но степень повреждения может увеличиться, в результате чего она станет воротами для инфекции. Кроме того, при эрозии шейка матки теряет эластичность, что весьма затрудняет ее раскрытие при родах. Поэтому при планировании беременности нужно […]
Польза спорта для человеческого организма не вызывает сомнений: это и укрепление мышц, и повышение выносливости, и улучшение кровообращения, и поднятие общего тонуса и настроения. Все это очень важно и во время беременности, но ведь считается, что будущим мамам нужно беречься и ограждать себя от всех нагрузок. В самом деле, нужны ли физические нагрузки во время беременности, или от них будет больше вреда, чем пользы? В случае, если у женщины нет противопоказаний, то регулярные небольшие физические нагрузки весьма полезны. Они помогают укрепить мышцы, что является прекрасной подготовкой к процессу родов. Также тренировки способствуют выработке навыка правильного дыхания, наличие которого при родах облегчит схватки и уменьшит боль. Усиление кровообращения при занятиях приводит к лучшему поступлению питательных веществ и кислорода через плацентарный барьер к плоду. Тренировки помогают повысить иммунитет, так что будущая мама становится менее подверженной болезням. Кроме того, они снижают вероятность болей в спине, запоров, депрессии и нервного перенапряжения. Плюс ко всему, занятия дают возможность контролировать прибавку в весе. Противопоказаниями к физическим нагрузкам во время беременности являются в первую очередь заболевания матери: проблемы с сердечно-сосудистой системой или позвоночником, анемия, повышенное давление, аномалии строения матки, гормональные нарушения и лишний вес. Также нельзя заниматься физкультурой при любых осложнениях беременности – токсикозе, угрозе прерывания, гестозе, истмико-цервикальной недостаточности и предлежании плаценты. В некоторых случаях физические нагрузки […]
Лабораторным обследованиям в медицине придается большое значение. Различные анализы во время беременности приходится делать каждой женщине. Они нужны для наблюдения за состоянием плода и будущей матери. Остановимся на некоторых из них. За весь период беременности кровь на анализы женщине необходимо сдавать около четырех раз. Анализ крови на беременность После задержки менструации уже на 5-8 день анализ крови на беременность может давать достоверные результаты. Он более чувствителен, чем экспресс-тест, с помощью которого исследуют для этой же цели мочу. В основе его лежит определение хорионического гонадотропина человека. Данный гормон начинает вырабатываться в клетках наружной оболочки эмбриона после внедрения его в стенку матки. Затем он поступает в кровь будущей матери и через почки выводится с мочой. Концентрация ХГЧ в крови намного выше, чем в моче, поэтому результат получается более точным. Исследование важно не только для подтверждения беременности. ХГЧ стимулирует синтез прогестерона и эстрогенов гормонов, поддерживающих ее. До срока в 11 недель ХГЧ повышается. Врачу важно знать концентрацию этого гормона, чтобы следить за развитием беременности. Как его делают ХГЧ не входит в параметры общего или биохимического исследования. Надо знать, что анализ крови на беременность нужно делать отдельно, не ранее 5 дня после задержки. До родов его несколько раз придется повторить. Кровь берут из вены […]
При беременности наблюдается радикальная перестройка гормонального фона женщины, которая влечет за собой самые неожиданные перемены в ее организме. Это неизбежные новшества, к которым просто необходимо привыкнуть, но при особой интенсивности – остро реагировать и сообщать квалифицированному специалисту. Грудь женщины, как правило, активно растет в первые десять недель после зачатия. Планомерное увеличение молочных желез объясняется усиленной подготовкой к предстоящему периоду лактации, но как тогда понять болезненность груди, появление венозной сетки, потемнение сосков, выделение молозива, тянущее ощущение и общий дискомфорт? Точно также, все это результат внутреннего гормонального дисбаланса. Вот на тему, почему начинает болеть грудь во время беременности, стоит поговорить подробней. Причины болезненности груди Помимо гормональных изменений на фоне прогрессирующей беременности, причиной повышенной болезненности груди в период вынашивания плода могут стать незаметные трещины и инфицирование сосков, прогрессирующая мастопатия и предвестники мастита. Ощущения не самые приятные, причем болевой синдром имеет несколько неожиданный характер. Например, одни женщины жалуются на покалывание в области сосков, а другие испытывают острый приступ после надавливания; третьи стараются свыкнуться с тупой болью, а четвертые с муками реагируют на малейшее движение корпуса. Если грудь во время беременности налилась и сильно болит, требуется в срочном порядке посетить участкового гинеколога, пройти обследование ультразвуком (УЗИ молочных желез) и строго соблюдать все рекомендации квалифицированного специалиста. […]
Что такое ХГЧ ХГЧ (хронический гонадотропин человека) — гормон, выделяемый тканями хориона сразу после его присоединения (на 4 день после оплодотворения) к стенке матки. Показатели хронического гонадотропина очень важны в плане диагностики беременности. В составе этого гормона находятся альфа и бета-частицы. Структура бета-единицы уникальна и именно поэтому она важна при определении уровня хронического гонадотропина во время беременности. Этот метод диагностики успешно применяется уже с 6—10 дня от момента зачатия. Заметим, что домашние тесты на определение беременности также основаны на данных о содержании гормона ХГЧ, только не в крови, которая исследуется в условиях лаборатории, а в моче, где концентрация гормона значительно уступает концентрации его в крови. В связи с этим лабораторные тесты по праву считаются более достоверными. Уровни ХГЧ во время беременности Измерение уровня хронического гонадотропина человека — это эффективный прогностический метод, определяющий здорова данная беременность или нет, прогрессирует ли она. Также этот метод помогает определить внематочную беременность. Суть этого диагностического метода заключается в том, что уровень ХГЧ при беременности повышается. Это общеизвестный и естественный процесс. Но как он повышается? При здоровой нормальной беременности ХГЧ растет таким образом: первые 4 недели (напомним, что срок отсчитывается от первого дня последней менструации) показатель этого гормона удваивается каждые 2.0 +(-) 0.8 дня, т.е. получается […]
На протяжении всей беременности женщине приходится сдавать огромное количество анализов, которые вызывают только раздражение и создают общий дискомфорт. Напрасно, поскольку по их результатам можно определить реальное течение беременности, потенциальные проблемы со здоровьем и угрозу еще не рожденному малышу. Именно поэтому крайне нежелательно игнорировать подобные лабораторные исследования, тем более не соблюдать убедительные врачебные рекомендации. Норма лейкоцитов при беременности немного выше, чем их норма у других людей. Повышенные лейкоциты в мазке Классический мазок на флору определяет реальное количество лейкоцитов. Например, пределами нормы являются 10 – 12 единиц, но не больше. Если же данный показатель существенно завышен, то не исключено, что в организме имеют место следующие аномалии: уреаплазмоз, герпес, кандидоз; кольпит и вагинит; гонорея или сифилис. Если врач после длительного клинического обследования определяет один из указанных диагнозов, то должна последовать немедленная антибактериальная терапия для подавления активности и жизнедеятельности болезнетворной инфекции, бактерий. Однако не стоит впадать в панику, поскольку повышенные лейкоциты в мазке при беременности могут свидетельствовать о начале воспалительного процесса в организме и необходимости срочных лечебных мер. Так или иначе, требуется подробное клиническое обследование, которое поможет в самые сжатые сроки определить, чем спровоцированы повышенные лейкоциты в мазке. При беременности это распространенное явление, которое ведущий гинеколог всегда держит под строгим контролем. Клиническое исследование мочи […]
Врачи советуют контролировать уровень РФМК, чтобы не пропустить возможное резкое повышение. Что такое РФМК и его показатель Фибрин – это важная составляющая системы гемостаза, поэтому при вынашивании плода требуется не просто контролировать этот элемент, но и поддерживать его уровень в пределах нормы. В современной акушерской практике это называется РФМК при беременности, который определяется исключительно лабораторными методами. Желательно, чтобы данный показатель не превышал установленные нормы, однако в отдельных клинических картинах его повышенный уровень не является патологией и остается в пределах нормы. И, тем не менее, важно знать допустимые значения, чтобы самостоятельно контролировать полученные результаты лабораторных исследований: допускается предел 3,38-4,0 мг/100 мл, но также при полученных показателях до 5,1 мг/100 мл нет повода для паники. Если же РФМК при беременности еще выше, требуется сначала повторно выполнить анализ крови, а при аналогичной клинической картине незамедлительно преступить к эффективному консервативному лечению. Причины повышения РФМК при вынашивании плода Как упоминалось выше, врачи держат под тщательным наблюдением уровень фибрина в крови и регулярно рекомендуют будущей мамочке пройти очередное лабораторное исследование. Если игнорировать такие врачебные рекомендации, то с дальнейшим течением беременности могут возникнуть определенные проблемы со здоровьем. Проведение РФМК-тестов должно дать информацию о количестве фибринов. Как правило, это: нарушенное кровообращение в плаценте; раннее старение плаценты и ее […]
Как известно, флюорография является самым распространенным методом клинического обследования, который позволяет оценить работу дыхательной и сердечно-сосудистой системы. Но это также дополнительное облучение, которое во время беременности может негативно отразиться на формировании и развитии плода. Врачи утверждают, что беременным не следует бояться флюорографии, так как при ее проведении происходит облучение небольшими дозами рентгена. Именно поэтому многие будущие мамочки всерьез озадачены вопросом, а стоит ли проходить эту процедуру при беременности, или лучше дождаться появления малыша на свет? Несмотря на то, что врачи не запрещают, флюорография беременным – крайне редкое явление, причем отказ от процедуры озвучивают именно будущие мамочки. Особенности процедуры Всем людям нужно проходить флюорографию с целью своевременного предупреждения серьезных заболеваний в организме, которые ко всему прочему чреваты летальным исходом. Проводится процедура один раз в год, чтобы минимизировать риск облучения внутренних органов. Также известны случаи, когда флюорография выполняется чаще: если есть подозрение на туберкулез, воспаление легких или другие не менее опасные заболевания. Если врач подозревает проблему в беременном организме, можно выполнить флюорографию для подтверждения или опровержения предварительного диагноза. Но, чтобы не навредить ребенку, имеются определенные временные ограничения, когда делают процедуру, и когда она является максимально безопасной для здоровья матери и ребенка. Флюорография по триместрам Как показывает практика, флюорография беременным не выполняется в […]
Прогестерон при беременности – это важная составляющая нормального развития плода. При низком показателе может произойти крайне нежелательное прерывание беременности, особенно на ранних сроках. Чтобы понять, какую роль играет данный гормон в формировании и развитии новой жизни, важно подробно разобраться, что он собой представляет, в каких естественных процессах женского организма принимает участие, каковы показатели нормы? Прогестерон — гормон желтого тела, при снижении секреции прогестерона возникает недостаточность лютеиновой фазы – одна из основных причин бесплодия у женщин Что такое прогестерон и его основные функции Прогестероном называется стероидный гормон, который вырабатывается эндокринной системой и участвует во всех естественных процессах организма. Период беременности не стал исключением: он необходим для благополучного прикрепления плодного яйца к маточной стенке, подготавливает женский организм к вынашиванию плода и родам, адаптирует к новому состоянию внутренние органы и системы. Выработкой и синтезом прогестерона занимаются надпочечники и яичники, поэтому сложно судить о нерушимом показателе гормона в организме. Известно одно: при его нехватке процесс оплодотворения яйцеклетки может не наступать длительное время, но, если беременность уже определена, то дефицит прогестерона является серьезной угрозой выкидыша при ранних сроках. Норма прогестерона и его отклонение Как сообщают врачи, норма прогестерона в период беременности постоянно меняется с увеличением срока, но существует специальная таблица, которая наглядно определяет все допустимые […]
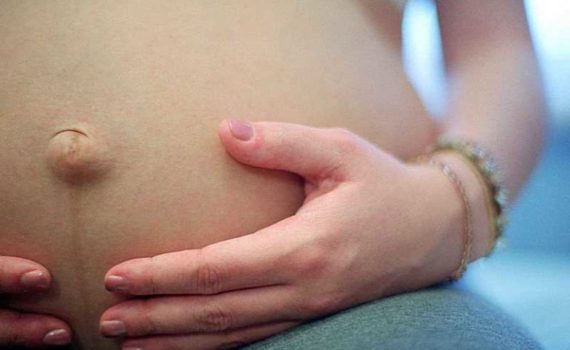
Если болит пупок при беременности, то не стоит также исключать присутствие патологии в организме будущей мамочки, определить которую позволяют специфические особенности болевого синдрома, дополнительные симптомы. Есть несколько тревожных признаков, на которые требуется обратить особое внимание: В тех клинических картинах, где боль дополняется тошнотой, рвотой, диареей, нарушенным температурным режимом, у врача возникают подозрения на пупочную грыжу. Если преобладает острый болевой синдром, который мешает спать и не дает свободно передвигаться, не исключено обострение аппендицита, что при беременности особенно чревато серьезными осложнениями. Нарушенный стул и боль в пупке при беременности может свидетельствовать о повышенном тонусе матки, который, как известно, при отсутствии своевременных лечебных мер может привести к выкидышу на ранних сроках. Боль в пупке при беременности в отдельных случаях становится красноречивым симптомом попадания в организм кишечной инфекции, а сопровождается она нарушенным температурным режимом, диареей, признаками диспепсии, рвотой и тошнотой. Пищевые отравление также могут спровоцировать тянущее ощущение в области пупка, но сразу же после наступления улучшений и устранения токсинов из организма общее состояние пациентки нормализуется. Неприятные симптомы исчезают вместе с болезненными приступами рвоты. Слабость мышечного пресса, как один из патогенных факторов, почему тянет пупок при беременности, является следствием генетической предрасположенности либо физиологических особенностей женского организма. Укрепить данную группу мышц вполне реально даже при вынашивании […]
Любая девушка, практически с детства мечтает о семье и детях. Материнский инстинкт включается у женщин еще задолго до того, как малыш появится на свет. А чтобы долгожданный ребенок родился на свет в положенный срок, женщине нужно очень многое знать и начать заботится о здоровье своего малыша еще до момента зачатия. Планирование беременности Чтобы период вынашивания ребенка прошел благополучно, оба родителя должны ответственно подойти к этому важному шагу. К зачатию ребенка надо готовиться как минимум за 3-4 месяца до планируемой беременности. В это время проходит моральная, психологическая, и самое главное физиологическая подготовка будущих родителей. Подготовка мамы Первое, что должна сделать женщина, решившаяся стать мамой, это визит к гинекологу. Доктор проведет осмотр, назначит необходимые анализы, даст рекомендации. После этого желательно пройти обследование других специалистов, сделать УЗИ внутренних органов. Примерно за 2-3 месяца до планируемого зачатия следует прекратить прием противозачаточных средств, и на этот срок перейти на презервативы. Если у женщины есть хронические заболевания, нужно приложить все возможные усилия, чтобы свести их симптомы к минимуму. Подготовка отца Не стоит думать, что здоровье будущего ребенка зависит только от мамы: состояние организма будущего папочки влияет на вынашивание здорового ребенка не меньше. Поэтому подготовка мужчин к рождению ребенка должна быть не меньшей, а порой даже более […]
Анализ мочи для беременных — важный и нужный анализ. От будущих мамочек требуется полное соблюдение правил забора и соблюдения всех предписаний врача. Анализ мочи для беременных: важные моменты диагностики Анализ мочи при беременности – один из самых распространенных и важных анализов. С помощью нехитрых манипуляций женщина предоставляет медицинским сотрудникам биологический материал, в полной мере демонстрирующий состояние здоровья на данный момент. Сбор мочи: основные нюансы Плановый общий анализ мочи беременная женщина сдает регулярно, посещая врача. Главные правила забора мочи: Перед сдачей не принимать мочегонных препаратов; Стоит воздержаться от употребления продуктов, которые меняют цвет мочи, а также влияют на минеральный состав (морковь, свекла, капуста); Для сдачи подходит утренняя моча, собранная сразу после пробуждения; В поликлинике предварительно берут специальный стаканчик для биологического материала (можно приобрести в аптеке); Баночку или стаканчик идентифицируют, наклеивая бирку со своим ФИО, годом рождения, сроком беременности и иногда фамилией врача; Сразу после пробуждения необходимо принять гигиенический душ, насухо вытереть половые органы и только потом приступить к сдаче самого материала для исследования. Основные оценочные параметры мочи Анализ мочи при беременности подразумевает оценку ее цвета, прозрачности, удельного веса, рН и наличия осадка. Присутствие форменных элементов крови, солей, микробов и белковых фракций говорит о наличие скрытых патологий в женском организме. Цвет мочи […]
Во время беременности каждая мамочка заботиться о будущем малыше. Ведь её главная задача — родить здорового ребенка без проблем и патологий, а также позаботиться о собственном организме! Во время беременности необходимо выполнять все назначения акушера-гинеколога: вовремя сдавать анализы, проходить плановые осмотры, соблюдать диету и другие нормы. Перед каждым посещение врача, вам будут выписывать направление на сдачу анализа мочи. Именно такой простой анализ, наиболее ярко определяет все процессы, происходящие в вашем организме, и отвечает за показатели уровня сахара, белка, лейкоцитов, эритроцитов. Если результаты показывают слишком низкий или высокий процент содержания сахара в моче при беременности стоит бить тревогу! Повышение сахара при беременности и других показателей говорит о том, что необходимо срочно обратиться к врачу за должным лечением! Обязательная проверка показателей уровня сахара Проверять вовремя уровень сахара в крови необходимо каждой девушке, находящейся в интересном положении. Состояние показателей глюкозы при отклонении приводит к негативным последствиям. В случае повышения возможно развитие сахарного диабета, при низком уровне – образование кетоновых тел, которые токсичны и могут нанести вред малышу. Первые признаки изменения уровня сахара в организме беременной женщины: Частое мочеиспускание; Повышение аппетита; Сонливость и апатия; Сильная прибавка в весе; Повышение артериального давления; Неприятный запах изо рта; Употребление большого объема жидкости. Металлический привкус. Стоит отметить, что […]